Mužská neplodnost
Mužská neplodnost 2023 - diagnostika a léčba
Poruchy mužské plodnosti - úvod
Mužská neplodnost je onemocnění, které se v zemích Evropy a severní Ameriky podílí významně na snížení přirozeného přírůstku. Podle statistických údajů je 12 – 15 % sexuálně aktivních párů infertilních, přičemž mužská složka neplodnosti je identifikovatelná v 50 % - buď sama o sobě, nebo v kombinaci s ženskou komponentou.Léčba poruch plodnosti je u nás velmi gynocentrická. Pár, usilující o založení rodiny se odebere nejdříve ke gynekologovi, který vyšetří ženu a u muže nechá vyšetřit sperma. Obvyklým doporučením je umělé oplodnění, sperma je hodnoceno z pohledu možnosti využití k asistované reprodukci (nejčastěji IVF). Tento přístup však není správný.
Pokud je žena zdravá a problém je na straně muže, je podle doporučení WHO - Světové zdravotnické organizace - nutné komplexní vyšetření a léčba muže (WHO manual for the standardized investigation and diagnosis of the infertile male, vydáno v r. 2000). Ačkoli doporučení WHO bývají ve vyspělých zemích respektována, u léčby poruch mužské plodnosti tomu tak u nás není; gynekologická odbornost vývoj andrologie v posledních 15 – 20 letech z velké části ignoruje, pokud andrologie nezvyšuje úspěch umělého oplodnění.
Je zcela logické, že se samostatně uvažující páry, potýkající se s poruchou plodnosti ptají, proč má být „léčena“ žena, která je zdravá, a není vyšetřován a léčen muž, který má zdravotní problém s poruchou tvorby spermií. Na to gynekologie odpovídá nejčastěji tím, že příčina mužské neplodnosti se většinou nezjistí a stejně nejde léčit, a pokud už jde léčit tak to trvá velmi dlouho. To jsou informace neodpovídající současnému stavu medicíny. Vychází z neznalosti možností současné andrologie, jsou často účelové ve snaze zajistit přísun klientů k asistované reprodukci. Andrologie přitom může významně pomoci zvýšit úspěšnost asistované reprodukce, ale snaha specializované andrologie o spolupráci s IVF centry naráží často na výše zmíněný gynocentrizmus, snahu o asistovanou reprodukci za každou cenu. Asistovaná reprodukce není léčba řešící podstatu problému, je to překlenutí problému (bypass); problém zůstává, fyzická a psychická zátěž ženy je často velmi výrazná.
Česká reprodukční medicína řeší infertilitu páru často schématicky, při neplodnosti páru je často indikována primárně asistovaná reprodukce bez ohledu na příčiny, po nichž se pátrá jen do určité míry. Reprodukční medicína je mezioborová disciplína, ale v České republice se věnuje téměř výhradně umělému oplodnění, a mohou se jí zabývat jen gynekologové.
Gynekologie se možnostmi andrologické léčby nezabývá - v andrologii není kompetentní a zlepšení mužské fertility vede ke snížení počtu párů potřebujících asistovanou reprodukci. Proto se většinou tváří, že v léčbě mužské neplodnosti není jiná cesta než asistovaná reprodukce.
Andrologická diagnostika a léčba vycházející z nálezu konkrétního muže s poruchou plodnosti může mít stejný či lepší efekt než asistovaná reprodukce, a to zcela bez zátěže jeho partnerky. U nejčastější příčiny mužské neplodnosti – varikokély – je úspěšnost správné léčby vyšší než u IVF (viz níže); hodnotí se přitom % spontánních těhotenství partnerek.
O tom, jak se ve světě změnil přístup k léčbě poruch mužské plodnosti, svědčí odstavec z publikace „Mužská neplodnost – Male Infertility“, která vyšla v USA v roce 2012:
„Většina příčin mužské neplodnosti je léčitelná. Neplodnost muže je onemocnění, kterému je také často možné předcházet, proto je intenzivní snaha o pochopení příčin mužské neplodnosti velmi důležitá. Asistovaná reprodukce je obor, který se rozvíjí; je však pro pacienty zatěžující. Cílem lékaře - specialisty na poruchy mužské plodnosti není jenom získat spermie pro umělé oplodnění. Specialista na mužskou neplodnost by měl zlepšit schopnost muže mít děti, a umožnit tak páru otěhotnění s využitím méně zatěžujících léčebných postupů. Specialista na mužskou neplodnost musí dbát na diagnostiku základních onemocnění, nebezpečných pro celkový zdravotní stav muže. Při vyšetření mužské neplodnosti je nutné aktivně pátrat po příčinách v budoucnu potenciálně nebezpečných stavů.“ (podle publikace Male Infertility S.J. Parekattila (Director of Urology, University of Florida) a A. Agarwala (Director, Center for Reproductive Medicine, Cleveland, Ohio), Springer 2012).
O tom, že kromě plodnosti jde o celkové zdraví muže, svědčí údaje, publikované v odborné literatuře v USA v r. 2013:
Mužská neplodnost a tato rakovinová onemocnění mají s vysokou pravděpodobností společnou základní příčinu. Potíže s plodností se dostavují v životě v relativně mladším věku. Jsou proto příležitostí k odhalení, ovlivnění či odstranění rizikových faktorů. (podle publikace Smith and Tanagho´s General Urology, 18. vydání, Lange 2013)
Diagnostické a léčebné možnosti pro řešení mužské neplodnosti v České republice existují, a jsou na zcela srovnatelné úrovni jako např. v USA, jen se o nich mnoho nemluví, protože se o nich mnoho neví.
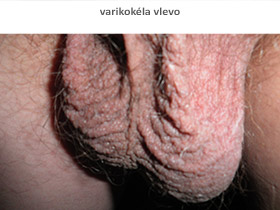
Nejčastější příčinou mužské neplodnosti je varikokéla, postižení žil varlat, srovnatelné s křečovými žilami na nohou. Varikokéla je diagnostikovatelná a léčitelná. Porucha výživy tkáně varlete a porucha funkcí varlat je u včas diagnostikované a léčené varikokély preventabilní, tj. je možné ji předejít. Podle prof. Paula Turka (San Francisco, Los Angeles), který se několik desetiletí zabývá mužskou infertilitou, by 50 % žen – partnerek infertilních mužů s varikokélou mohlo být ušetřeno asistované reprodukce, pokud by varikokély byly správně a včas diagnostikovány a léčeny, viz:
Výsledky léčby varikokély zhodnotili již před časem členové výzkumné skupiny WHO (Světová zdravotnická organizace) pro mužskou neplodnost; efekt léčby varikokély na plodnost páru: spontánní těhotenství partnerky: u 35 – 40 % párů během 12 měsíců po terapii, u 60 – 75 % párů během 24 měsíců po terapii (viz Comhaire F., Mahmoud A.: Cause: Varicocele (str. 68 – 71) in: Andrology for the Clinician Wolf-Bernhard Schill (Editor), Frank H. Comhaire (Editor), Timothy B. Hargreave (Editor) Springer 2006.
Výsledky léčby neplodnosti metodami asistované reprodukce dle M. Mrázka, kapitola Asistovaná reprodukce (viz Sexuologie, P. Weiss a kolektiv, Grada 2010, str. 324): statistické údaje o úspěšnosti programu IVF v České republice chybí, podle odhadů se pohybují mezi 25 – 40 % klinických těhotenství na embryotransfer (přenos embrya do dělohy).
Další informace viz www.varikokela.info
Z hlediska péče o celkový zdravotní stav infertilních mužů je důležité hledisko prediktivní, proaktivní medicíny. Muži s poruchou funkcí varlat mají poruchu spermiogeneze téměř vždy provázenou poruchou tvorby testosteronu. Nízké hladiny testosteronu jsou velmi významným rizikovým faktorem kardiovaskulárních onemocnění; v mladším věku jsou provázeny často obezitou, ve středním věku vysokým tlakem, poruchou metabolizmu tuků a poruchami erekce; ve vyšším věku navíc ještě řídnutím kostí - osteoporózou, poruchami paměťových a rozpoznávacích funkcí mozku a úbytkem svalové hmoty. Diagnostika a léčba příčin nedostatečné funkce varlat se tedy netýká jen tvorby spermií, ale má velký význam pro nemocnost a očekávanou dobu dožití postiženého muže. Onemocnění srdce a cév jsou hlavními příčinami úmrtí u mužů, umírá na ně po 50. roce života víc než polovina mužů, tj. víc než na všechna nádorová onemocnění dohromady.
U mužů s azoospermií, ať už se zdaří či nezdaří asistovaná reprodukce s vlastními (operačně získanými) spermiemi nebo se spermiemi dárce, je současná situace u nás velmi nedobrá. Chybí zcela informace pro pacienty, chybí sledování jejich hormonálního prostředí a celkového zdravotního stavu. Dojde-li k otěhotnění partnerky, jsou muži s poruchou plodnosti vždy matrikálními otci dítěte (počatého ze spermií vlastních či dárcovských), o svoji rodinu se mají a musí starat. Anonymní dárce se o rodinu nestará nikdy.
V prediktivní, preventivní, proaktivní medicíně s personalizovaným přístupem a s možnostmi ovlivnění postupu dobře informovaným pacientem (participatorní princip) je příslib zlepšení v budoucnosti. Asi to nebude lehké, tyto postupy jsou pro lékaře pracné, náročné na čas, nákladné.
Současné možnosti klinické andrologie umožňují diagnostikovat příčiny infertility u více než 75 % infertilních mužů. U všech infertilních mužů je třeba diagnostikovat a léčit problémy, související s aktuální poruchou plodnosti a s předpovědí vývoje celkového zdravotního stavu muže v perspektivě času.
Pro muže by bylo optimální, kdyby před plánováním rodiny mohl navštívit svého androloga (jako žena gynekologa) a nechat se vyšetřit, zda je v pořádku. Všeobecné povědomí o oboru andrologie a dostupnost andrologické péče v podobném rozsahu jako u gynekologie jsou věcí budoucnosti, stejně tak jako preventivní, prediktivní, proaktivní andrologická péče.
Pro včasnou diagnostiku a léčbu poruch plodnosti je důležité samovyšetření varlat (viz samostatný odstavec).
Diagnostika mužské neplodnosti
Specializované andrologické vyšetření pro mužskou neplodnostAnamnéza a klinické vyšetření pacienta
I při současných technických možnostech jsou dobrá anamnéza a pečlivé klinické vyšetření základem andrologické péče o muže s poruchou plodnosti.
Andrologická anamnéza:
Začínáme dotazem na závažnější onemocnění, alergie, operace, dlouhodobé či soustavné užívání léků. Negativní vliv na tvorbu spermií mají mnohé často užívané léky: nitrofurantoin, cimetidin, sulfasalazin, amiodaron, niridazol, chlorpromazin, chinin, spironolakton, vyšší dávky kortikoidů, dále androgeny, estrogeny a antiandrogeny, chemoterapie či aktinoterapie pro maligní onemocnění, lokální expozice vysokým koncentracím prokainu a lignokainu. Z návykových látek jsou to nikotin, kofein, alkohol, marihuana a kokain.
Důležité je jakékoliv postižení varlat:
- kryptorchizmus (porucha sestupu varlat do šourku) jedno či oboustranný, léčený medikamentózně či operací,
- záněty varlat a nadvarlat bakteriální i virové (při příušnicích),
- poranění varlete při sportu, pádu z výšky, autonehodě,
- bolesti varlat v souvislosti s fyzickou námahou či po dlouhém stání (bývají u varikokély),
- po torzi (otočení varlate kolem dlouhé osy) či po úrazu varlete mohou vznikat antispermatické protilátky porušením imunologické bariéry krev / varle, což může vést k atrofii postiženého varlete a postižení tvorby spermií i u varlete druhostranného.
Významná může být profesionální expozice toxickým látkám, hlavně pesticidům, těžkým kovům, organofosfátům, ionizačnímu záření (RTG přístroje, atomové elektrárny), vysokofrekvenčnímu záření (letištní radary vojenské i civilní), vysoké teplotě v hutích, slévárnách i při častých vanových koupelích a návštěvách sauny či páry. Negativně působí velká fyzická námaha, zejména při zdvihání těžkých břemen v profesi, ale i při stavbě rodinného domu, při posilování ve fitness centrech či při vrcholovém sportování.
Operace v prostoru, kde před narozením varlata vznikají (retroperitoneum), v malé pánvi, v oblasti třísel (operace tříselné kýly může být spojena s poraněním chámovodu), operace šourku, antirefluxní operace močovodů, otevřené i endoskopické operace močové trubice a prostaty mohou souviset s neprůchodností - obstrukcí semenného traktu či s jinou poruchou transportu ejakulátu (retrográdní ejakulace do močového měchýře), stejně jako neurologická onemocnění, úrazy páteře a míchy. Vztah k obstrukci mohou mít prodělané záněty močové trubice a prostaty chlamydiového i gonokokového původu, ať již se zánětem nadvarlat či bez něj.
Anamnéza horečnatých onemocnění, častěji opakovaných, s teplotou nad 39 - 40 stupňů Celsia, prodělaných opakovaně v posledních několika letech či i jednorázově v posledních třech měsících před vyšetřením může souviset s trvalou či dočasnou poruchou spermiogeneze. Anamnéza častých onemocnění dýchacích cest v dětství i v dospělosti může ukazovat na syndrom související s poruchou pohyblivosti spermií (Kartagenerův syndrom), často spojený se situs viscerum inversus. Časté respirační infekce mají v anamnéze i pacienti s Youngovým syndromem, kdy je azoospermie způsobena obstrukcí kanálků nadvarlete patologicky zahuštěným sekretem. Zahuštění sekretu se týká i dýchacích cest. Bolesti hlavy, poruchy zraku a čichu a výtok z prsních bradavek mohou být spojeny s onemocněním podvěsku mozkovéhou (Kallmanův syndrom).
Rodinná anamnéza varikokél, varixů žil dolních končetin, hemoroidů a kýl u rodičů a sourozenců svědčí pro elastinovou a kolagenní nedostatečnost tkání, často sledovatelnou u příbuzných mužů s varikokélami. Rodinná anamnéza intersexualizmu, cystické fibrózy s abnormalitami nadvarlat a chámovodů může ukázat na obstrukční příčinu infertility (kongenitální bilaterální absence vas deferens - CBVDA). Také expozice estrogenům během nitroděložního vývoje je u mužů spojena s vyšším výskytem cyst nadvarlat a s mírně zvýšenou frekvencí kryptorchizmu.
Důležité jsou i údaje o erekci, o frekvenci a technice sexuálního styku, umožňující spolehlivé uložení spermatu do pochvy. Používaná lubrikancia mají často spermicidní účinek, který mají také sliny.
Velmi důležité je trvání snahy o otěhotnění, eventuální výskyt infertility v předchozích partnerstvích, předchozí vyšetření a léčba infertility, věk a gynekologický stav partnerky.
Andrologické vyšetření pro poruchu plodnosti u muže
 Dobrá anamnéza a klinické vyšetření jsou základem správné diagnózy. Je nutné vyšetření celého pacienta od hlavy k patě. Hodnotíme maskulinní stavbu těla, vývoj muskulatury a distribuci tukové tkáně, délku horních končetin v poměru k tělesné výšce = tzv. arm span (poměr zvýšen při Klinefelterově syndromu). Hodnotíme hustotu a distribuci tělesného ochlupení, které je spolu s vývojem svalové hmoty a distribucí tuku odrazem vlivu mužských hormonů na organizmus. Stav hltanových oblouků a patrových mandlí ukazuje vztah častých infekcí k tvorbě protilátek, pohmatem vyšetřujeme štítnou žlázu. U prsů je důležité všímat si stavu žlázy, odlišit tukovou gynekomastii od žlazové (odráží často poměr estrogenů a androgenů) a zaznamenat případnou sekreci tekutiny (galaktorea) v souvislosti s případnou změnou zrakového pole (perimetr). Poslechem hodnotíme dýchání (podobné vztahy jako u patrových mandlí), všímáme si stavu kůže, zaznamenáme případné strie a jizvy po operacích na břiše a v tříslech. Hodnotíme stav zevních tříselných prstenců, pupečního prstence v klidu a při zakašlání.
Dobrá anamnéza a klinické vyšetření jsou základem správné diagnózy. Je nutné vyšetření celého pacienta od hlavy k patě. Hodnotíme maskulinní stavbu těla, vývoj muskulatury a distribuci tukové tkáně, délku horních končetin v poměru k tělesné výšce = tzv. arm span (poměr zvýšen při Klinefelterově syndromu). Hodnotíme hustotu a distribuci tělesného ochlupení, které je spolu s vývojem svalové hmoty a distribucí tuku odrazem vlivu mužských hormonů na organizmus. Stav hltanových oblouků a patrových mandlí ukazuje vztah častých infekcí k tvorbě protilátek, pohmatem vyšetřujeme štítnou žlázu. U prsů je důležité všímat si stavu žlázy, odlišit tukovou gynekomastii od žlazové (odráží často poměr estrogenů a androgenů) a zaznamenat případnou sekreci tekutiny (galaktorea) v souvislosti s případnou změnou zrakového pole (perimetr). Poslechem hodnotíme dýchání (podobné vztahy jako u patrových mandlí), všímáme si stavu kůže, zaznamenáme případné strie a jizvy po operacích na břiše a v tříslech. Hodnotíme stav zevních tříselných prstenců, pupečního prstence v klidu a při zakašlání.
 Zvláštní pozornost je nutno věnovat pohlavním orgánům. U penisu hodnotíme předkožku (zúžení, trhliny, pozánětlivé změny mají vztah k diabetu), stav zevního ústí močové trubice, jejíž poloha má vztah k hladinám androgenů v době vývoje pohlavních orgánů, a při vyšším stupni hypospadie může komplikovat vaginální depozici spermatu. Přítomnost výtoku svědčí pro zánětlivé postižení močové trubice, prostaty či žlaz v okolí močové trubice. Dobrý stav topořivých těles a předkožky jsou základními předpoklady pro normální průběh sexuálního styku a pro spontánní otěhotnění.
Zvláštní pozornost je nutno věnovat pohlavním orgánům. U penisu hodnotíme předkožku (zúžení, trhliny, pozánětlivé změny mají vztah k diabetu), stav zevního ústí močové trubice, jejíž poloha má vztah k hladinám androgenů v době vývoje pohlavních orgánů, a při vyšším stupni hypospadie může komplikovat vaginální depozici spermatu. Přítomnost výtoku svědčí pro zánětlivé postižení močové trubice, prostaty či žlaz v okolí močové trubice. Dobrý stav topořivých těles a předkožky jsou základními předpoklady pro normální průběh sexuálního styku a pro spontánní otěhotnění.
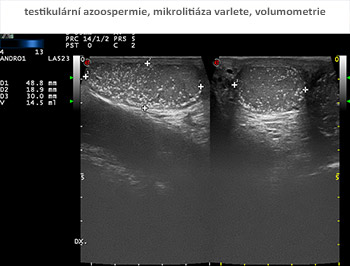
 Šourek je nutno vyšetřit v klidné, teplé místnosti (optimálně kolem 22 st. Celsia), při uvolněném svalu, zajišťujícím polohu varlat. Nervozita pacienta, chlad podložky (studený vyšetřovací stůl) a chladné ruce vyšetřujícího jsou výrazným hendikepem pro diagnostiku pohmatem, všechny vedou ke kontrakci kremasterového svalu. Osvědčilo se vyšetření na vyhřívaném lůžku s teplotou 30 stupňů Celsia. Vyšetření varlat, nadvarlat, chámovodů a jejich cévních pletení jemným pohmatem provádíme vleže a opakujeme vestoje, po několika minutách klidného stání na nechladivé podložce. Vyšetření provádímě v klidu a při zatlačení na stolici po nádechu. Konzistence, (tonus, turgor) elasticita varlat a jejich velikost odpovídá zastoupení semenotvorné tkáně a zárodečných elementů. Redukce se projevuje hypotrofií až atrofií (zmenšením, změknutím tkáně varlat). Je třeba objektivně změřit objem tkáně varlat, což je možné provést nejpřesněji ultrasonografickou volumometrií ve dvou rovinách. Lze použít aproximaci objemu varlat podle různých orchidometrů (např. Praderova, používaného v dětské endokrinologii. Standardní hodnoty velikosti testis jsou stanoveny pro muže průměrného habitu (v našich zemích 177 cm výška, 78 kg váha). Délka testis je v průměru 4,6 cm ( 3,6 – 5,5 cm), šířka 2,6 cm(2,1 – 3,2 cm) a volum 18, 6 ccm (+ - 4,6 ccm). Zmenšení těchto parametrů, ať jedno či oboustranné, je úměrné zhoršeným funkcím varlat – poruše tvorby spermií a testosteronu.
Šourek je nutno vyšetřit v klidné, teplé místnosti (optimálně kolem 22 st. Celsia), při uvolněném svalu, zajišťujícím polohu varlat. Nervozita pacienta, chlad podložky (studený vyšetřovací stůl) a chladné ruce vyšetřujícího jsou výrazným hendikepem pro diagnostiku pohmatem, všechny vedou ke kontrakci kremasterového svalu. Osvědčilo se vyšetření na vyhřívaném lůžku s teplotou 30 stupňů Celsia. Vyšetření varlat, nadvarlat, chámovodů a jejich cévních pletení jemným pohmatem provádíme vleže a opakujeme vestoje, po několika minutách klidného stání na nechladivé podložce. Vyšetření provádímě v klidu a při zatlačení na stolici po nádechu. Konzistence, (tonus, turgor) elasticita varlat a jejich velikost odpovídá zastoupení semenotvorné tkáně a zárodečných elementů. Redukce se projevuje hypotrofií až atrofií (zmenšením, změknutím tkáně varlat). Je třeba objektivně změřit objem tkáně varlat, což je možné provést nejpřesněji ultrasonografickou volumometrií ve dvou rovinách. Lze použít aproximaci objemu varlat podle různých orchidometrů (např. Praderova, používaného v dětské endokrinologii. Standardní hodnoty velikosti testis jsou stanoveny pro muže průměrného habitu (v našich zemích 177 cm výška, 78 kg váha). Délka testis je v průměru 4,6 cm ( 3,6 – 5,5 cm), šířka 2,6 cm(2,1 – 3,2 cm) a volum 18, 6 ccm (+ - 4,6 ccm). Zmenšení těchto parametrů, ať jedno či oboustranné, je úměrné zhoršeným funkcím varlat – poruše tvorby spermií a testosteronu.
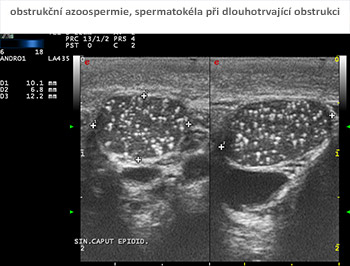
 Pečlivou palpací chámovodu a nadvarlete zjišťujeme jejich přítomnost a uspořádání všech částí nadvarlate, jejich konzistenci, případnou přítomnost cystických změn a zatvrdnutí, které mohou být příčinou i známkou neprůchodnosti semenného traktu.
Pečlivou palpací chámovodu a nadvarlete zjišťujeme jejich přítomnost a uspořádání všech částí nadvarlate, jejich konzistenci, případnou přítomnost cystických změn a zatvrdnutí, které mohou být příčinou i známkou neprůchodnosti semenného traktu.
Velmi důležitou součástí vyšetření je vyšetření spermatického provazce a žilní pleteně varlete (plexus pampiniformis = úponkovitá pleteň), zejména pro možnou přítomnost varikokély, patřící mezi nejčastější příčiny mužské infertility. Asymetrie semenného provazce, zvýrazněná při zvýšení nitrobřišního tlaku (zatlačení jako na záchod) a při postavení z polohy vleže, ukazuje na přítomnost varikokély. Ztluštění a asymetrie semenného provazce přetrvávající v poloze vleže ukazuje spíše na přítomnost tukové tkáně v provazci semenném. Varikokéla většinou vleže zmenšuje svůj objem. Oboustranné ztluštění provazce, ubývající vleže, může signalizovat oboustrannou varikokélu. Klinické vyšetření skrota je někdy diagnostické, někdy ale zavádějící, proto pečlivá palpace má být prováděna v teple, vyšetřující má mít teplé ruce a musí prohmatávat šourek velmi šetrně. Nález vleže se může výrazně odlišovat od nálezu vestoje a nález v klidu od nálezu při zatlačení. I velmi těžké změny spermiogramu mohou být provázeny zcela normálním pohmatovým nálezem na šourku.
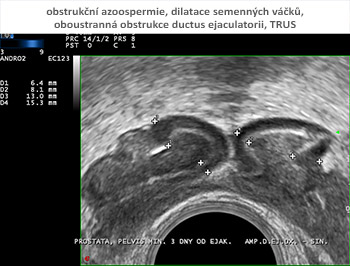
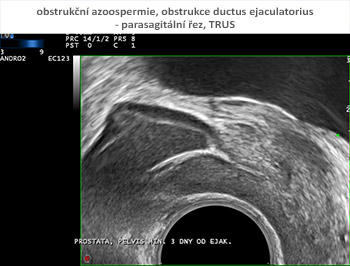
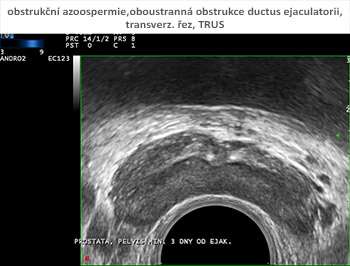 Vyšetření pohmatem přes konečník (per rectum) přináší informace o napětí svěračů (diagnostika neurogenní poruchy ejakulace), o prostatě a semenných váčcích. Symetrie, konzistence, velikost prostaty, palpační ložiskový nález mohou svědčit pro změny zánětlivé, cystické, vrozené vývojové vady či nádorová onemocnění. Nepřítomnost semenných váčků může ukázat na příčinu neprůchodnosti semenného traktu (vrozené chybění chámovodu). Zdravé semenné váčky většinou lze špatně vyhmatat pro jejich vysoké uložení. Podobně jako u klinického vyšetření skrota může však být palpační nález na prostatě a semenných váčcích normální i při obstrukci v této části semenných cest.
Vyšetření pohmatem přes konečník (per rectum) přináší informace o napětí svěračů (diagnostika neurogenní poruchy ejakulace), o prostatě a semenných váčcích. Symetrie, konzistence, velikost prostaty, palpační ložiskový nález mohou svědčit pro změny zánětlivé, cystické, vrozené vývojové vady či nádorová onemocnění. Nepřítomnost semenných váčků může ukázat na příčinu neprůchodnosti semenného traktu (vrozené chybění chámovodu). Zdravé semenné váčky většinou lze špatně vyhmatat pro jejich vysoké uložení. Podobně jako u klinického vyšetření skrota může však být palpační nález na prostatě a semenných váčcích normální i při obstrukci v této části semenných cest.
 Klinická vyšetření jsou základními kamínky celé mozaiky diagnózy, spolu s nálezem laboratorním (analýza spermatu, hormonální analýza) ukazují kudy směřovat další vyšetření, vedoucí ke zjištění příčiny poruchy tvorby spermií.
Klinická vyšetření jsou základními kamínky celé mozaiky diagnózy, spolu s nálezem laboratorním (analýza spermatu, hormonální analýza) ukazují kudy směřovat další vyšetření, vedoucí ke zjištění příčiny poruchy tvorby spermií.
Laboratorní vyšetření jsou další důležitou součástí diagnostické mozaiky. Stanovujeme hladinu celkového testosteronu, hodnoty volného a biologicky dostupného testosteronu, vazebné a transportní bílkoviny v krvi pro pohlavní hormony – sex hormone binding globuline a albumin. Hodnotíme i hladinu androgenu nadledvin – DHEA či DHEAs, vypočítáváme index volných androgenů. Důležitá je rovnováha mezi mužskými a ženskými hormony, proto z ženských hormonů stanovujeme estradiol, progesteron a prolaktin. Řízení tvorby spermií a testosteronu mají na starosti folikulystimulující (FSH) a luteinizační hormon (LH). Pro plodnost je důležitá funkce prostaty, proto stanovujeme i celkový a volný prostatický antigen a jejich poměr.
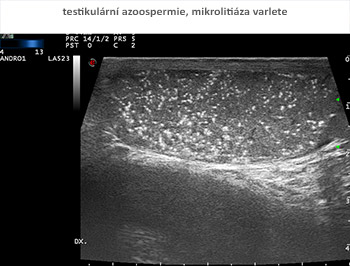
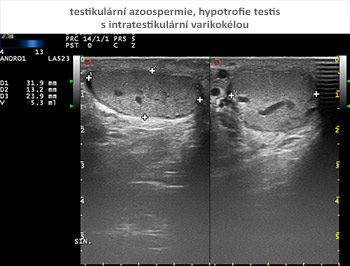 Součástí základního vyšetření pro mužskou neplodnost je vysokofrekvenční ultrasonografie šourku a varlat, s volumometrií, optimálně s možností harmonického zobrazení a dynamického záznamu toku v žilním systému varlat s kolorizací. Nález by měl být zaznamenatelný v digitální podobě.
Součástí základního vyšetření pro mužskou neplodnost je vysokofrekvenční ultrasonografie šourku a varlat, s volumometrií, optimálně s možností harmonického zobrazení a dynamického záznamu toku v žilním systému varlat s kolorizací. Nález by měl být zaznamenatelný v digitální podobě.
Již v roce 2000 byla doporučena termografie šourku v rámci základní diagnostiky muže s poruchou plodnosti (WHO 2000). V současné době máme k dispozici infračervenou kameru s počítačovým hodnocením nálezu.
Tato vyšetření je možno označit jako základ andrologické diagnostiky, jsou nezbytně nutná při vyšetření muže s poruchou plodnosti. Vyšetření mužských pohlavních orgánů při poruchách plodnosti jsou doporučena mezinárodními odbornými organizacemi (Světová zdravotnická organizace, pracovní skupina pro mužskou infertilitu WHO 2000, 2010); v České republice jsou však adekvátně prováděna málokdy.
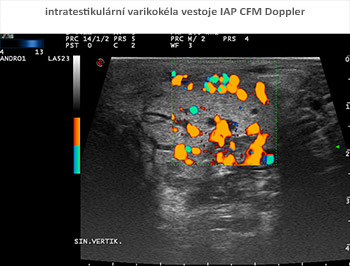
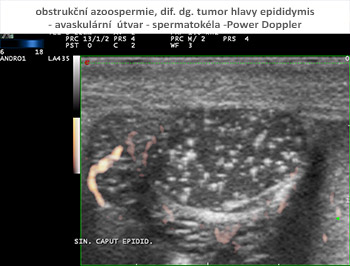
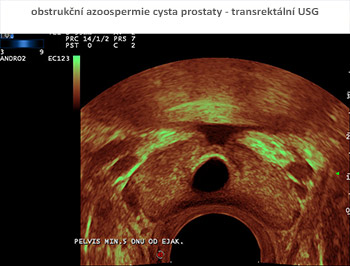 Po mnoha letech práce (někdy příjemné a radostné, někdy úmorné) máme nyní možnost velmi podrobné analýzy spermatu optoelektronickými analyzátory s videomikroskopií. Máme možnost podrobného laboratorního vyšetření hormonálního prostředí, sérových bílkovin a markerů v akreditované laboratoři, které zcela odpovídá požadavkům mezinárodních odborných společností. Máme ultrasonografické přístroje nevyšší třídy s možností zobrazení na frekvencích až 18 MHz. Dopplerovské barevné mapování, power a duplexní analýza nám umožňuje zcela neinvazivní zobrazení cévních průtoků až na úrovni nejjemnějších cév varlat. Infračervené termokamery s počítačovým zpracováním dat umožňují bezkontaktní zobrazení tepelných změn na kůži genitálu v závislosti na změnách prokrvení pohlavních orgánů. Transrektální ultrasonografie s vysokou frekvencí a Dopplerovským zobrazením zcela nahradila zatěžující rentgenová zobrazení semených cest, poskytuje možnost prostorového zobrazení prostaty, semenných váčků a pánevních cév. Ultrasonografická 3D analýza tkáně a cévního zásobení varlat je neocenitelná při plánování operačních výkonů na těchto orgánech.
Po mnoha letech práce (někdy příjemné a radostné, někdy úmorné) máme nyní možnost velmi podrobné analýzy spermatu optoelektronickými analyzátory s videomikroskopií. Máme možnost podrobného laboratorního vyšetření hormonálního prostředí, sérových bílkovin a markerů v akreditované laboratoři, které zcela odpovídá požadavkům mezinárodních odborných společností. Máme ultrasonografické přístroje nevyšší třídy s možností zobrazení na frekvencích až 18 MHz. Dopplerovské barevné mapování, power a duplexní analýza nám umožňuje zcela neinvazivní zobrazení cévních průtoků až na úrovni nejjemnějších cév varlat. Infračervené termokamery s počítačovým zpracováním dat umožňují bezkontaktní zobrazení tepelných změn na kůži genitálu v závislosti na změnách prokrvení pohlavních orgánů. Transrektální ultrasonografie s vysokou frekvencí a Dopplerovským zobrazením zcela nahradila zatěžující rentgenová zobrazení semených cest, poskytuje možnost prostorového zobrazení prostaty, semenných váčků a pánevních cév. Ultrasonografická 3D analýza tkáně a cévního zásobení varlat je neocenitelná při plánování operačních výkonů na těchto orgánech.
Diagnostika je nyní neinvazivní, nebolestivá a velmi spolehlivá.
Tyto sofistikované laboratorní, zobrazovací a operační techniky jsou nesmírným přínosem pro správnou diagnostiku a pro terapii odpovídající současnému stavu medicínských poznatků.
Vyspělé technologie jsou skvělá věc, ale jejich místo v diagnostice je vždycky až po klasickém vyšetření; diagnostická a léčebná rozvaha zkušeného lékaře jsou základ.
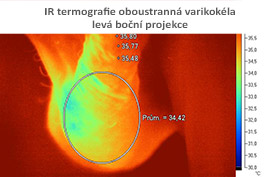
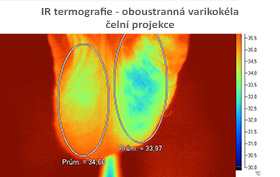
Léčba mužské neplodnosti
Pro tvorbu spermií ve varlatech musí být splněno několik základních předpokladů, z nichž některé nejsou ovlivnitelné – např. genetická informace, vývoj varlat před narozením. Většina z nich však medicínsky ovlivnitelná je.Hlavní podmínky pro dobrou funkci varlat jsou:
- dobrý přítok krve do varlat tepnami
- dobrý odtok krve z varlat žilami
- dobrá termoregulace varlat
- správné hormonální prostředí
Podávání testosteronu však vede k utlumení aktivity řídící žlázy – podvěsku mozkového, a ke snížení tvorby vlastního testosteronu i spermií; jde o kastraci na úrovni podvěsku. Zvýšení hladiny testosteronu v krvi je provázeno poklesem koncentrace testosteronu ve tkáni varlat. Proto při léčbě poruch mužské plodnosti není podávání testosteronu správným postupem. Snažíme se o zvýšení produkce vlastního testosteronu se zvýšením koncentrace ve tkáni varlat. Stejně jako podávání exogenního testosteronu působí estrogeny, které v mužském organizmu vznikají v tukových buňkách aromatizací testosteronu, hlavně u obézních mužů. Dochází k změně poměru testosteronu a estradiolu v neprospěch testosteronu.
Racinonální medikamentozní léčba se má snažit o indukci aktivity tkáně varlat ve smyslu tvorby vlastního testosteronu a zvýšení tvorby spermií.
- perorální léky: mezi nejsnáze (ústy) podávané léky patří selektivní modulátory estrogenních receptorů, které působí na úrovni mezimozku a podvěsku mozkového. Tamoxifen byl doporučen pro léčbu mužské infertility již ve výše uvedené publikaci WHO 2000; dalším preparátem, který zažívá renesanci v posledních letech, je clomifen citrát či jeho trans- varianta enclomifen. Tyto léky zvyšují produkci vlastního LH a FSH, tím stimulují hormonální s spermiogenetickou aktivitu varlat.
- humánní choriový gonadotropin (hCG) a humánní menopauzální gonadotropin - menotropin (hMG) jsou preparáty, které je nutno podávat v injekcích. Jsou to funkční analoga LH a FSH.
- inhibitory aromatázy – anastrozol, letrozol a testolakton jsou opět podávány v tabletové formě ústy. Anastrozol zvyšuje hladinu androgenů, snižuje hladinu estrogenů; je vhodný zejména pro muže s poruchou poměru testosteron / estradiol. Mezinárodní publikace o použití anastrozolu vychází již od roku 2002, kdy byl v odborném časopise Journal of Urology popsán efekt inhibitorů aromatázy na mužskou plodnost (Raman JD, Schlegel PN): bylo prokázáno zvýšení poměru testosteron / estradiol a trojnásobné zvýšení koncentrace spermií.
Jak bylo zmíněno výše, může u těžkých poruch tvorby spermií pomoci správná andrologická léčba ke zvýšení úspěšnosti asistované reprodukce (IVF či IVF – ICSI). Při azoospermii, před případnou operací – mikrochirurgickým odběrem zárodečných buněk z nadvarlete a varlete (mikro TESE) může zvýšení aktivity varlat vhodnou léčbou zvýšit úspěšnost odběru. Tvorba spermií je u mužů s azoospermií často zachována jen v některých lalůčcích tkáně varlete (fokální spermiogeneze). Výše popsaná medikamentózní léčba stimulující osu mezimozek – podvěsek mozkový – varlata, může vést k nálezu spermií v ejakulátu; pak operace již není nutná. Medikamentozní příprava má smysl i tehdy, když po léčbě přetrvává azoospermie, neboť zvyšuje pravděpodobnost získání spermií při mikroTESE. V odborném časopisu Human Reproduction byl v roce 2012 publikován článek týmu autorů v čele s K. Shiraishim, kde byly porovnány výsledky léčby dvou skupin mužů, kteří měli za sebou neúspěšný odběr tkáně varlete metodou mikroTESE. Jedna skupina byla léčena hCG, druhá byla bez léků. Poté byl proveden druhý odběr mikro TESE: ve skupině léčené hCG byly získány spermie ze tkáně varlete u 21 % mužů. Ve skupině mužů bez medikace nebyly ani při druhé mikroTESE nalezeny žádné spermie.
Medikamentózní léčba má uchránit pacienty od operace, a pokud azoospermie přetrvá i po léčbě, zlepšuje podmínky pro úspěšný odběr mikroTESE a získání spermií pro IVF - ICSI.
V březnu 2013 byla v časopise British Journal of Urology publikována práce skupiny autorů vedených A. Husseinem, zabývající se optimalizací hormonů regulujících spermatogenezi u pacientů s nonobstrukční azoospermií. V multicentrické studii byly porovnány výsledky medikamentózní léčby a mikroTESE ve skupině 612 mužů, z nichž 496 před operací užívalo clomifen nebo clomifen + hCG; 116 mužů podstoupilo mikroTESE bez předchozí medikamentozní léčby. V první skupině se po léčbě objevily spermie v ejakulátu u 54 mužů ze 496, tj. u 10,9 %; medián koncentrace spermií byl 2,3 milionu/ml, zcela dostačující k IVF, operace nebyla nutná. U dalších 442 mužů první skupiny se podařilo získat spermie při mikroTESE u 57 % pacientů. Ve druhé skupině mužů, kteří nebyli léčení před operací medikamentózně, byl odběr mikroTESE úspěšný ve 33,6 %. V první skupině mužů byla terapie vedoucí k získání spermií úspěšná celkem u 67,9 % mužů, tedy dvojnásobně.
Medikamentózní léčba může zvýšit vyhlídky na úspěšné řešení poruchy plodnosti u mužů. Operační postupy je nutno individuálně zvažovat po zhodnocení potenciálu neoperačních léčebných metod.
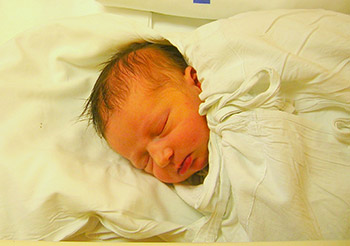
Kazuistika Androcare 1
Muž věku 31 let, s nálezy oligoasteno- až oligoastenoteratozoospermia gravis, tedy s těžkým postižením spermiogeneze. Ve věku 5 až 6 let mu byla provedena operace pro nesestouplé pravé varle; po operaci došlo postupně ke zmenšování až k zániku varlete; byly pravděpodobně poškozeny cévy a výživa varlete. Partnerka věku 30 let, zdráva, pár podstoupil 1 cyklus IVF - ICSI s graviditou, která skončila v 6. týdnu spontánním abortem.
Partnerka věku 30 let, zdráva, pár podstoupil 1 cyklus IVF - ICSI s graviditou, která skončila v 6. týdnu spontánním abortem.
Levé varle bylo se zmenšením objemu asi o 30 %, s poruchou žilního odtoku, byla zjištěna hraniční koncentrace celkového testosteronu a snížená hodnota volného testosteronu. Řídící hormony z podvěsku mozkového (LH a FSH) byly v pořádku.
Po 3 měsíční terapii selektivním modulátorem estrogenních receptorů, hemoreologikem a venotonikem došlo ke spontánnímu otěhotnění.
Za 11 měsíců po první návštěvě pacienta u nás se narodil zdravý syn - viz fotografie.
Kazuistika Androcare 2
 Výsledek správného diagnostického a léčebného postupu a trpělivosti partnerského páru: spontánní otěhotnění a porod zdravé dcery po několik let trvající léčbě poruchy mužské plodnosti, při nádorovém onemocnění podvěsku mozkového a oboustranné varikokéle u otce.
Výsledek správného diagnostického a léčebného postupu a trpělivosti partnerského páru: spontánní otěhotnění a porod zdravé dcery po několik let trvající léčbě poruchy mužské plodnosti, při nádorovém onemocnění podvěsku mozkového a oboustranné varikokéle u otce.